Профилактика и предупреждение
Заболеваемость населения сыпным тифом значительно снизилась благодаря разработанному министерством здравоохранения приказу № 342 о предупреждении вшивости. Данный документ регулирует правильность проведения профилактических мер.
К ряду профилактических процедур относятся:
- Проведение плановых осмотров. Они должны проводиться медицинским работником дошкольного или школьного учреждения, общежитий, детских домах, интернатах.
- Обеспечение санитарных условий.
- Наличие персонала для проведения плановых осмотров.
- Организация специальных мероприятий в очагах заражения.
- Информационно-разъяснительная работа.
При развитии педикулеза приказ 342 говорит о том, что носителями и зараженными являются люди, у которых было установлено наличие живых, сухих или мертвых вшей, а также гниды.
В случае установления заражения каждый случай необходимо регистрировать и передавать информацию в эпидемиологическую службу. Человеку нельзя посещать общественные места в течение 2 недель. За этот период он должен пройти курс терапии. При установлении заражения в коллективе на протяжении месяца проводятся регулярные осмотры.
Диагностика возвратного тифа
Так как обе формы возвратного тифа имеют практически одинаковые симптомы, точный диагноз можно установить только по лабораторному исследованию крови.
Также в обязательном порядке потребуется первичная диагностика, которая включает в себя:
- детальный опрос больного, для выяснения степени выраженности симптомов и продолжительность приступа. Это поможет отличить вшивый возвратный тиф от клещевого;
- изучение данных анамнеза пострадавшего;
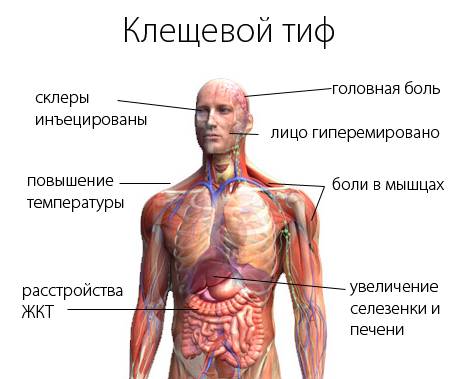
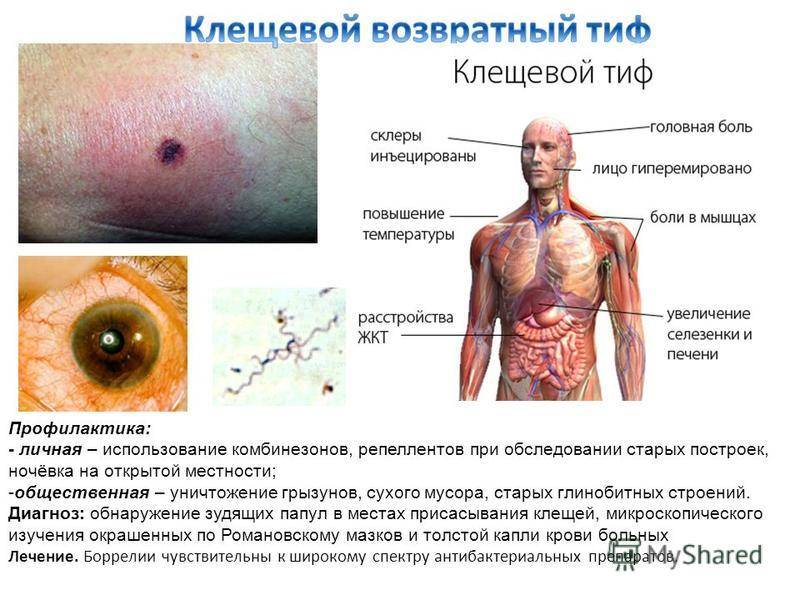
- измерение температуры, изучение видимых слизистых оболочек и состояния кожи, пальпация передней стенки брюшной полости для выявления увеличения селезенки и печени (гепатоспленомегалия).
Биохимический и общеклинический анализ крови проводят на высоте приступа, чтобы выявить эпидемический тип заболевания, и в лихорадочном или безлихорадочном состоянии, чтобы подтвердить эндемический возвратный тиф.
Из дополнительных исследований можно отметить:
- ПЦР-тесты;
- серологические исследования;
- биологическую пробу (кровь больного переливают морским свинкам и наблюдают реакцию);
- реакцию преципитации;
- реакцию нагрузки спирохет тромбоцитами;
- реакцию связывания комплемента.
При возвратном тифе инструментальные обследования диагностической ценности не имеют.
Дифференциальная диагностика необходима для того, чтобы отличить это заболевание от гриппа, лептоспироза, синдрома Лайма (боррелиоза), сыпного тифа, лихорадки Денге, сепсиса, малярии и бруцеллёза.
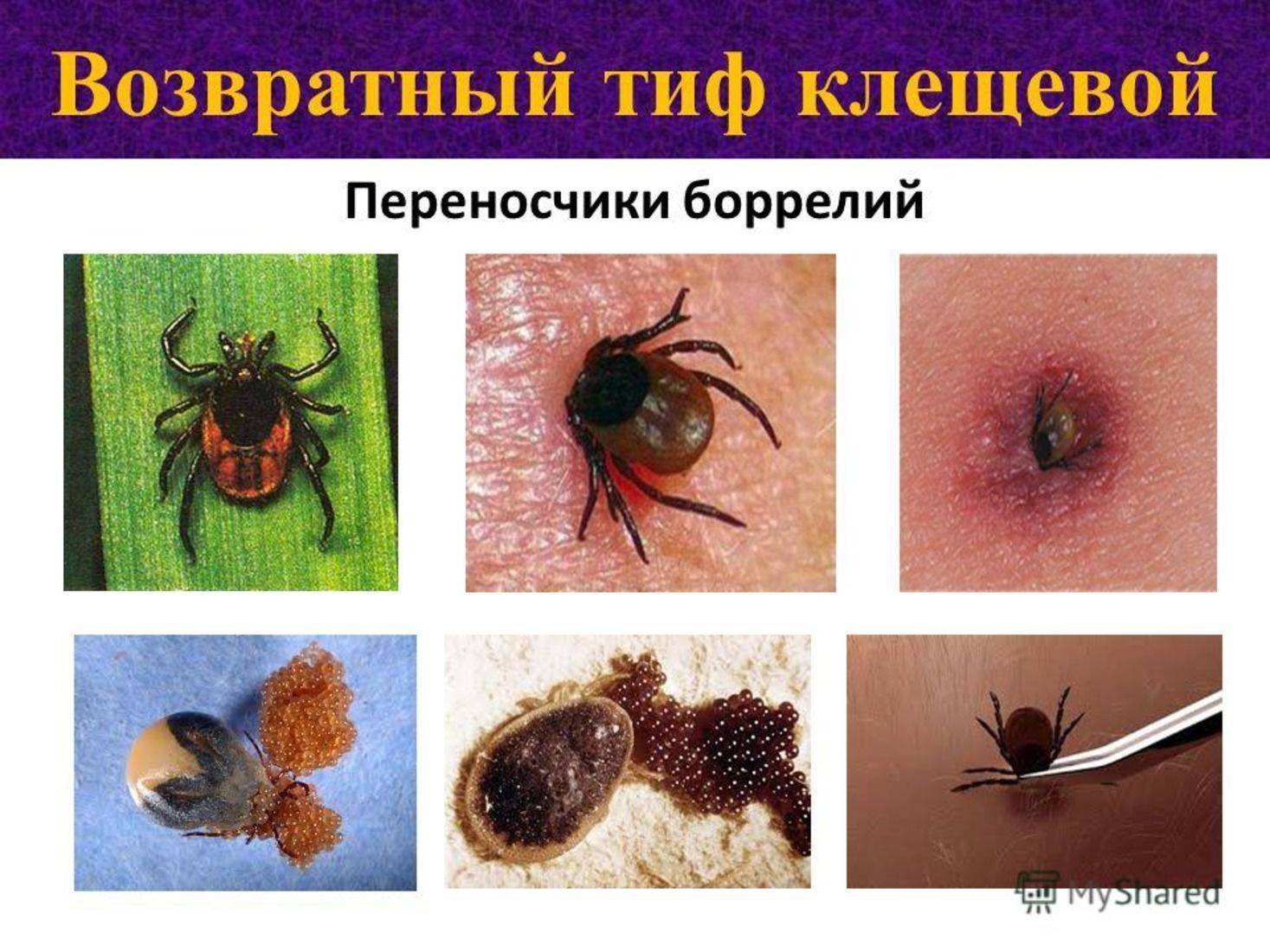
Пути передачи
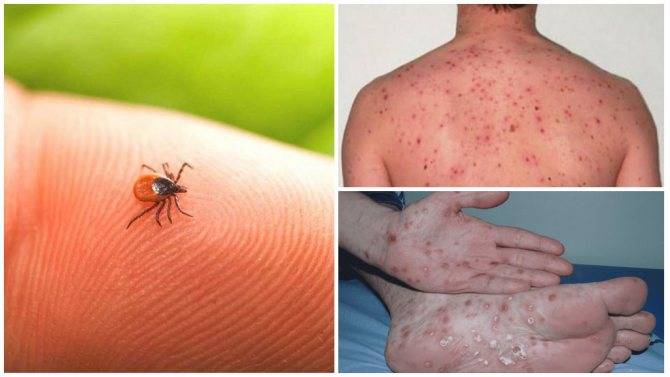
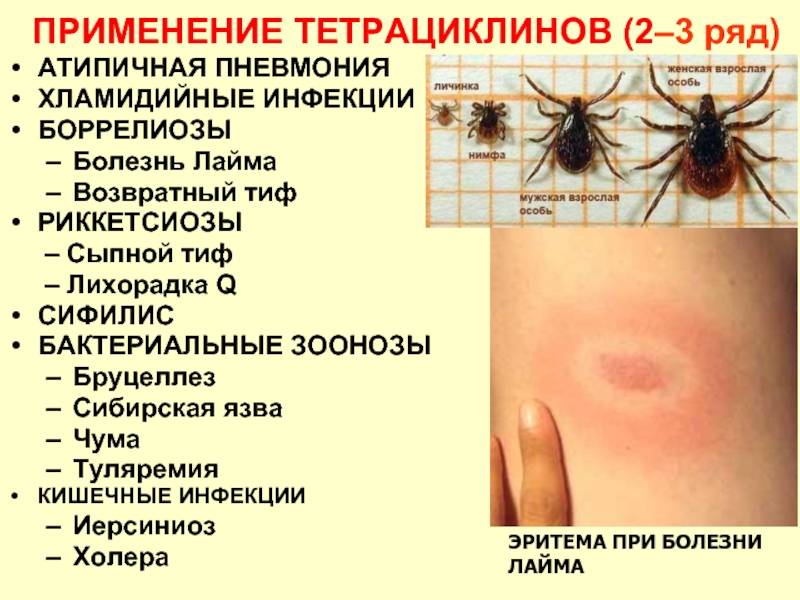
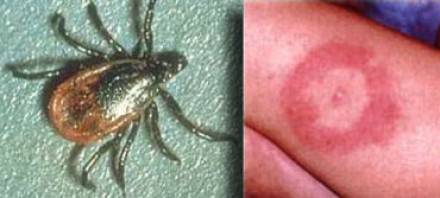
Клещевой возвратный тиф встречается гораздо чаще и распространен по всему миру. Бактерии боррелия, которые вызывают эндемический возвратный тиф, передаются людям через укус зараженных «мягких клещей» рода Ornithodoros (семейство аграсовые, мягкотелые). Мягкие клещи отличаются двумя важными способностями от более привычных нам клещей.
- Во-первых, укус мягких клещей короткий, обычно длится менее получаса.
- Во-вторых, мягкие клещи не ищут добычи в высокой траве. Вместо этого они живут в норах грызунов, питаясь по мере необходимости на грызуне, когда он спит.
Люди обычно вступают в контакт с мягкими клещами, когда спят в каютах, зараженных грызунами. Клещи появляются ночью и кормятся ненадолго, пока человек спит. Укусы безболезненны, и большинство людей не знают, что их укусили. Между приемами пищи клещи возвращаются в свои норы к грызунам.
Существует несколько видов боррелия, которые вызывают клещевой возвратный тиф, и они обычно связаны с конкретными видами клещей. У каждого вида есть предпочтительная среда обитания и предпочтительный набор хозяев:
1.Ornithodoros hermsi имеют тенденцию обнаруживаться на более высоких расстояниях (от 450 до 2500 метров), где они связаны, прежде всего с наземными или деревенскими белками и бурундуками.
2.Ornithodoros parkeri встречается на более низких высотах, где они обитают в пещерах и норах сусликов и прерийных собак, а также в рощах.
3.Ornithodoros turicata встречается
в пещерах и наземных белковых или прерийских собачьих норах в равнинных районах юго-запада, кормящих этих животных, а иногда других животных обитающих в норах или пещерах.
Мягкие клещи могут прожить до 10 лет; в некоторых частях России такой же клещ, как было установлено, прожил почти 20 лет. На каждом этапе жизненного цикла клеща его рацион может расширяться. При этом некоторые виды могут передавать инфекцию своим потомкам. Длительный срок жизни мягких клещей означает, что после того, как местность будет инфицирована, она может остаться зараженной до тех пор, пока не будут предприняты шаги для поиска и удаления гнезда грызунов, в котором обитают клещи.
Течение болезни. Патогенез
Попав во внутреннюю среду организма, боррелии внедряются в клетки лимфоидно-макрофагальной системы, где размножаются, а затем поступают уже в большем количестве в кровь. Под влиянием бактерицидных свойств крови они частично разрушаются и при этом освобождается эндотоксин, повреждающий кровеносную и центральную нервную систему. Токсикоз сопровождается лихорадкой, а в селезёнке и печени возникают очаги некроза. За счёт образующихся под влиянием антител агрегатов из боррелий, которые задерживаются в капиллярах внутренних органов, нарушается местное кровоснабжение, что приводит к развитию геморрагических инфарктов.
Первый лихорадочный период болезни завершается образованием антител против боррелий первого поколения. Под влиянием этих антител возникают микробные агрегаты с нагрузкой тромбоцитов и большая часть боррелий погибает. Клинически это выражается наступлением ремиссии. Но часть возбудителей меняют антигенные свойства и становятся устойчивыми к образовавшимся антителам, и в дальнейшем сохраняются в организме. Это новое поколение боррелий размножается и, наводняя кровяное русло, даёт новый приступ лихорадки. Образующиеся антитела против второго поколения возбудителя лизируют значительную часть из них, но не полностью. Устойчивые возбудители, изменившие антигенную специфичность, размножаясь, вновь дают рецидив болезни. Так повторяется несколько раз. Выздоровление наступает только тогда, когда в крови появляется спектр антител, лизирующих все антигенные варианты боррелий.
Перенесённое заболевание не оставляет прочного иммунитета. Образовавшиеся антитела сохраняются непродолжительное время.
Профилактика эпидемического сыпного тифа
Причины болезней кроются во вшах, поэтому бороться нужно начинать именно с ними. Желательно вообще не допускать их появления. Ранняя диагностика тоже немаловажна. Необходимо вовремя изолировать больного и, если есть возможность, госпитализировать. В стационаре он должен пройти тщательную санитарную обработку. Проводится дезинфекция одежды.
При профилактике используется прививка от тифа, инактивированная формалином, которая содержит мертвые риккетсии Провачека. Сейчас, благодаря вовремя и качественно проведенному лечению и профилактике сыпного тифа, вакцинация уже в больших масштабах не требуется. Заболеваемость снизилась значительно.
Лечебный процесс
Лечение сыпного тифа комплексное. Его проводят в условиях инфекционного стационара. Пациента изолируют в отдельный бокс. Медикаментозная терапия заключается в применении средств, воздействующих на причину недуга и основные патогенетические звенья, а также устраняющих неприятные симптомы. Кроме фармакологического лечения больным показан строгий постельный режим сроком на 7 дней и тщательный уход, предупреждающий образование пролежней.
- Этиотропная антибактериальная терапия — использование лекарств из группы тетрациклина и хлорамфеникола. Препаратами выбора являются «Доксициклин» и «Левомицетин». Подобное лечение улучшает общее состояние больных уже на 2-3 день. Антибиотики применяют курсом — в течение всего периода лихорадки и еще двух дней после него.
- Дезинтоксикационное лечение – внутривенное введение коллоидных и кристаллоидных растворов, прием диуретиков.
- Пациентам назначают сердечные гликозиды, транквилизаторы, сосудистые, обезболивающие, снотворные, жаропонижающие, антигистаминные, успокоительные и прочие средства в зависимости от симптомов инфекции.
- В тяжелых случаях, когда антибиотики не дают положительных результатов, а состояние больных продолжает ухудшаться, применяют кортикостероиды – «Преднизолон», «Гидрокортизон».
- Витаминотерапия – прием поливитаминных комплексов, содержащих витамины С, Р и другие, укрепляющие стенки сосудов.
- Антикоагулянты – «Гепарин» предупреждает развитие тромбозов и эмболий, особенно у пожилых лиц.
Пациенты с сыпным тифом находятся под постоянным наблюдением медперсонала. Внезапное появление бреда, сильного возбуждения и неадекватного поведения указывает на прогрессирование недуга и развитие опасных для жизни осложнений.
Диагностика возвратного клещевого тифа
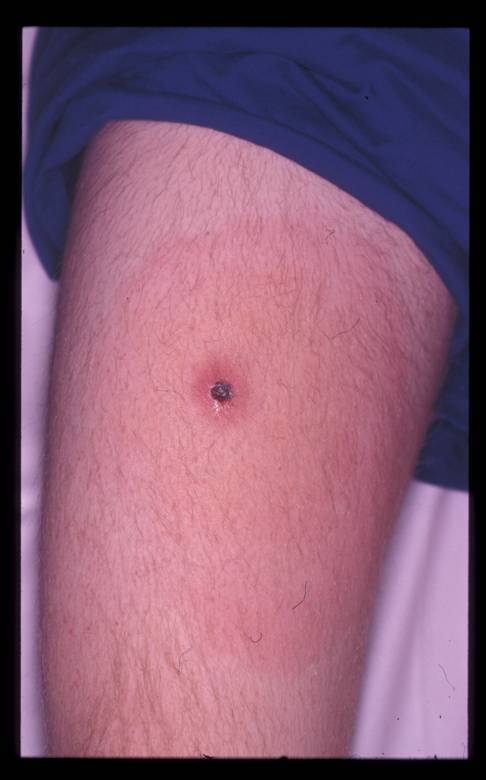
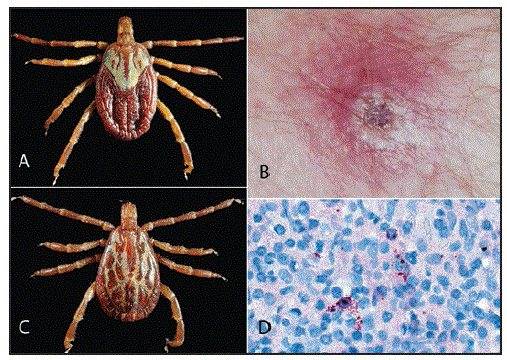
Существенную роль играет эпидемиологический анамнез (пребывание в местах обитания клещей-переносчиков), обнаружение первичного аффекта, чередование лихорадочных приступов с периодами апирексии.
Окончательно диагноз устанавливается при выявлении боррелий в крови больного (исследуется толстая капля, окрашенная по Романовскому-Гимзе). Боррелий в периферической крови может быть мало, поэтому кровь берут несколько раз в сутки, предпочтительнее во время лихорадочного приступа. Диагностика возвратного клещевого тифа с помощью непрямой реакции иммунофлюоресценции: специфические антитела в сыворотке крови начинают тестировать с 5-7-го дня болезни. В настоящее время для диагностики успешно используется ПЦР.
В клиническом анализе крови выявляют небольшой лейкоцитоз, лимфоцитоз, моноцитоз, эозинопению, повышение СОЭ; после нескольких приступов появляется умеренная гипохромная анемия.
[], [], [], [], [], [], []
Дифференциальная диагностика возвратного клещевого тифа
Дифференциальная диагностика возвратного клещевого тифа проводится с вшиным возвратным тифом, малярией, сепсисом, гриппом и другими заболеваниями, сопровождающимися высокой лихорадкой. В отличие от вшиного возвратного клещевой тиф характеризуется менее высокой лихорадкой, кратковременностью и многочисленностью приступов, быстрым улучшением самочувствия больного по окончании приступа, отсутствием болезненности селезёнки и умеренным её увеличением, возбуждением (а не адинамией) больного, характерным видом температурной кривой, отсутствием закономерности в продолжительности как самих приступов, так и периодов апирексии, наличием первичного аффекта, более лёгким течением. Сходство клещевого возвратного тифа и малярии может быть столь велико, что только результат исследования окрашенных по Романовскому-Гимзе мазка и толстой капли крови позволяет установить окончательный диагноз.
Лечение сыпного тифа
В случае подозрения на сыпной тиф заболевший подлежит госпитализации. Ему назначается постоянный постельным режимом, до тех пор, пока температура тела не нормализуется и еще пять дней. На 7-8 день после затихания лихорадки можно вставать. Строгий постельный режим вызван высоким риском ортостатического коллапса. За пациентом требуется тщательно ухаживать, осуществлять гигиенические процедуры, бороться с пролежнями, стоматитами, воспалением ушных желез. Для больных сыпным тифом назначают общий стол – специальной диеты для них не предусмотрено.
Этиологическоя терапия включает в себя использование хлорамфеникола или антибиотиков группы тетрациклинов. На 2-3 й-день лечения при применении антибиотикотерапии у больных отмечается положительная динамика.
Терапевтический курс охватывает весь период лихорадки и еще два дня, как только температура тела нормализуется. Так как степень интоксикации высока, больному показано инфузионное внутривенное введение дезинтоксикационных растворов при форсировании диуреза.
Назначением пациенту комплексной эффективной терапии при возникших осложнениях сыпного тифа, занимаются кардиолог и невролог.
Если появились признаки развития сердечно-сосудистой недостаточности, больному назначаются эфедрин, никетамид.
В зависимости от ярко выраженных соответствующих симптомов, назначаются обезболивающие, успокоительные, снотворные средства.
В случае тяжелого протекания сыпного тифа при выраженной интоксикации и надпочечниковой недостаточности с угрозой инфекционно-токсического шока применяют преднизолон.
Пациента выписывают из стационара на 12-й день с момента нормализации температуры тела.
Эпидемиология
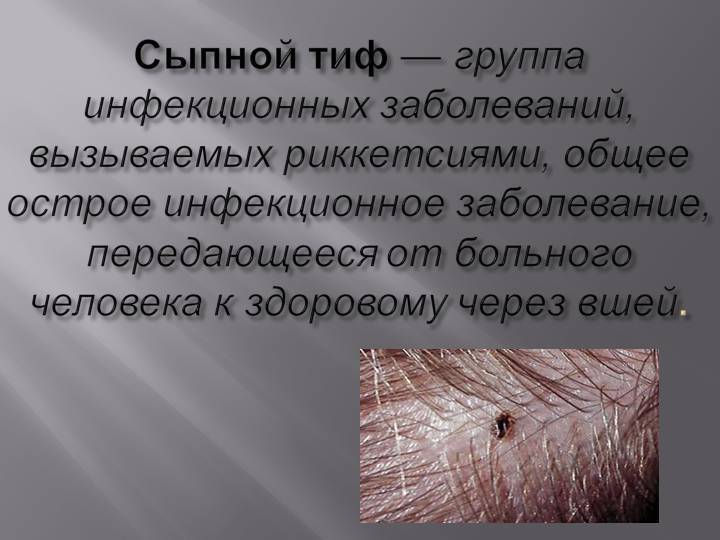
Заболевание развивается в результате непосредственного контакта человека с переносчиками вируса. Возбудитель передается трансмиссивным путем через кровососущих насекомых. Выделяют эпидемический и эндемический тиф. Первый распространяют платяные или головные вши, второй – иксодовые клещи.

Насосавшись крови больного человека, насекомое заражается и остается максимально опасным в течение 7 дней. Риккетсии с кровью попадают в кишечник паразита, размножаются и накапливаются в эпителиальных клетках кишки. Вошь или клещ, попав на тело и присосавшись, начинает испражняться. Во время дефекации выделяется много слизи, которая вызывает зуд. Здоровый человек расчесывает место укуса, втирая при этом испражнения в образовавшиеся ссадины. Это основной путь распространения риккетсий. Спустя 2-3 недели кишечник насекомого закупоривается, и происходит его самоликвидация.

Возможно заражение аэрогенным путем, когда здоровые лица вдыхают вместе с пылью высохшие фекалии вшей или клещей. Риккетсии оседают на эпителии респираторного тракта и начинают активно размножаться. Контактный путь – попадание риккетсий на конъюнктиву. Известны случаи инфицирования гемотрасфузионным путем от доноров при переливании крови.
Восприимчивость к сыпному тифу высокая и всеобщая. Заболевание поражает людей любого пола, возраста, происхождения. Группу риска составляют работники транспорта, бань, прачечных, дезинфекторы, медики. Основным фактором, предрасполагающим к развитию недуга, является нарушение гигиенических условий жизни. Обычно это происходит во время войн, социальных потрясений и чрезвычайных ситуаций. Способствует распространению инфекции педикулез, миграционные процессы, отсутствие централизованного водоснабжения.
Заболевание часто рецидивирует. При снижении иммунитета активизируются риккетсии, сохранившиеся после неполного излечения. Сыпной тиф, развившийся повторно, получил название «болезнь Брилля».
Симптомы и течение болезни
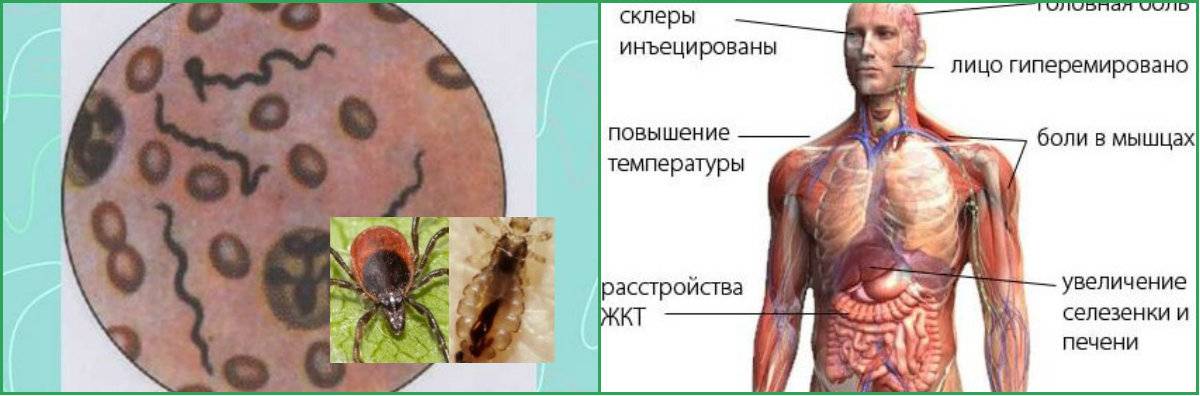
Как уже сказано выше, возбудитель эпидемического сыпного тифа – риккетсия Провачека. Начинается болезнь очень остро. За несколько дней температура повышается до критичной отметки. Больного мучают сильные головные боли, бессонница и непрекращающаяся рвота. У некоторых могут появиться психические и неврологические расстройства, когда сознание затемняется, и даже появляется эйфория.
Кожа больного человека гиперемирована, с первых дней нарушается работа сердца. Из-за сыпного тифа нередко начинается гипотония, тахикардия, появляются сбои сердечного ритма. При осмотре выявляется увеличенная селезенка и печень. Иногда возникают проблемы с мочевыделением, жидкость выходит по каплям, с сильными болевыми ощущениями.
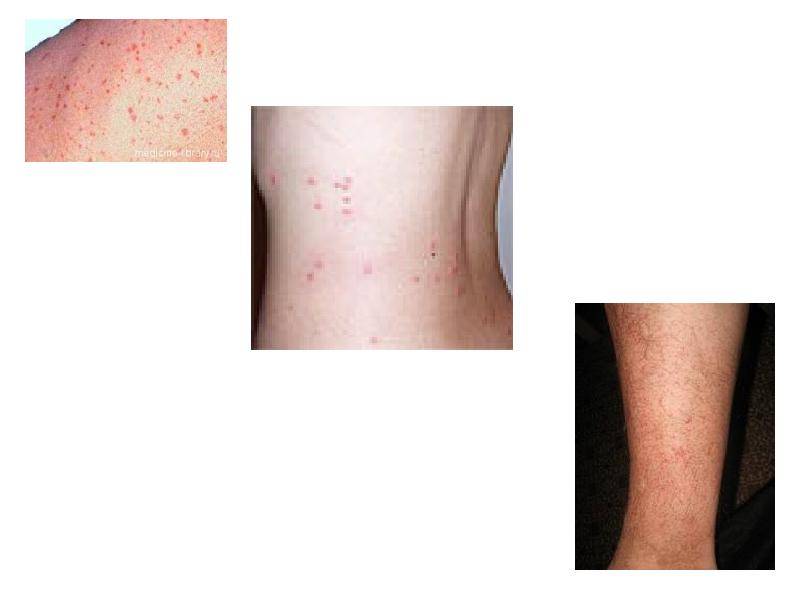
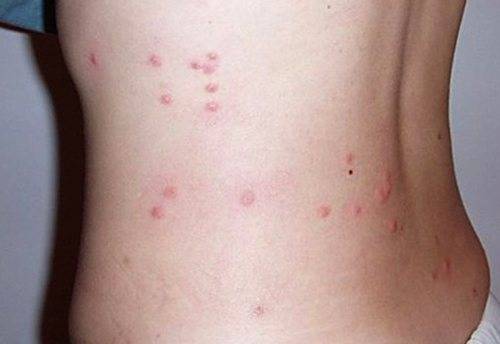
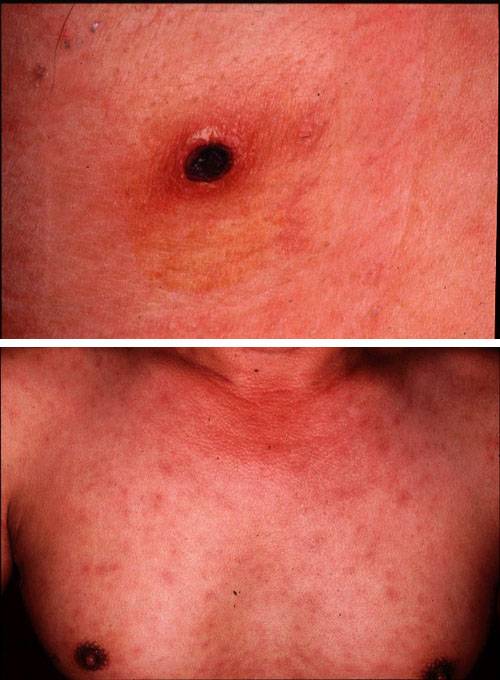
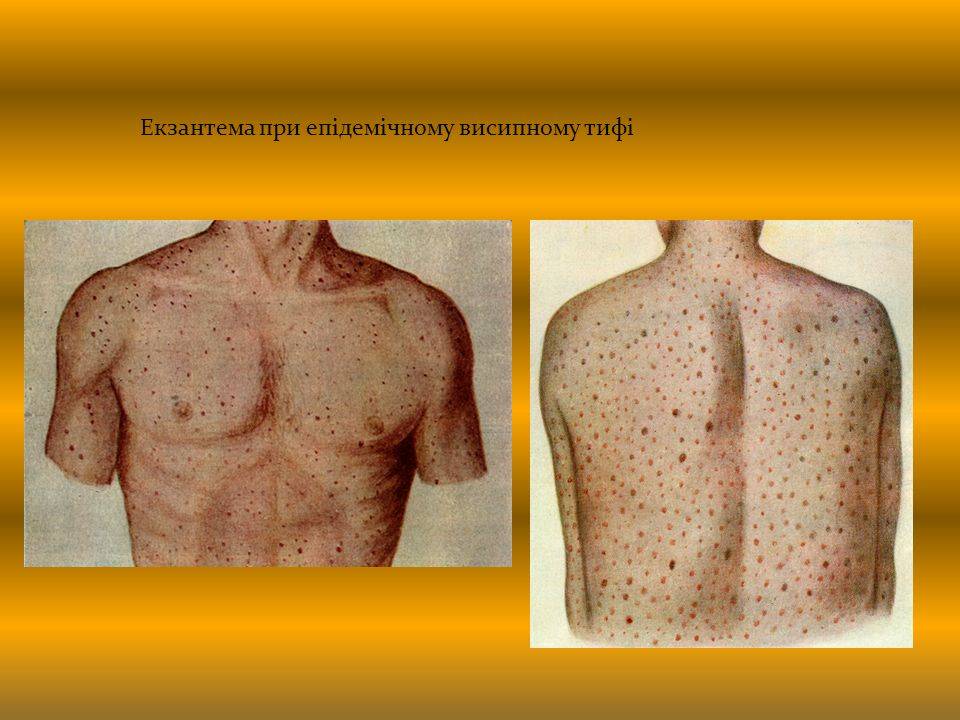
На пятый день болезни появляется сыпь на теле, в основном на боках и конечностях. При более тяжелом протекании недуга высыпания могут наблюдаться на лице и шее. Иногда бывают осложнения в виде менингита. Если эпидемический тиф начать лечить сразу, не упуская драгоценное время, то он полностью проходит в течение двух недель.
Диагностика
В данном случае диагностика включает в себя только физикальный осмотр врачом-инфекционистом и проведение лабораторных анализов. Инструментальные диагностические мероприятия не представляют ценности.
В ходе первичного осмотра больного врач должен выяснить следующее:
- как давно начали проявляться симптомы.
- образ жизни, условия проживания.
- личный анамнез.
Также проводиться тщательный физикальный осмотр на предмет выявления высыпания и исследования их характера.
Основным диагностическим мероприятием в данном случае является лабораторное исследование крови. Кроме этого, при необходимости врач может назначить:
- ПЦР-тест;
- биологическая проба крови;
- серологическое исследование крови;
- реакция преципитации.
Так как клиническая картина включает в себя неспецифические клинические признаки, может потребоваться дифференциальная диагностика, которая подтвердит или опровергнет следующие недуги:
- лихорадка Денге.
- малярия.
- сепсис.
- синдром Лайма.
- сыпной тиф.
Программа лечения будет основываться на результатах исследования и данных, полученных в ходе первичного обследования.
Этиология
В зависимости от формы патологии в качестве возбудителя возвратного тифа всегда выступает спирохета. Виновнику недуга присущи такие признаки:
- спиралевидная форма;
- повышенная подвижность;
- длина варьируется от десяти до тридцати микрометров;
- толщина – до 0.5 мкм.
Источником инфекции выступает заражённый человек, который представляет особую опасность в периоды приступов обострения симптоматики. При этом концентрация спирохет в крови достигает своего максимума.
Переносчиками возбудителя выступают либо вши, либо клещи, что и обуславливает наличие нескольких разновидностей заболевания. После того как насекомые выпьют заражённую кровь, спирохеты проникают в организм переносчика, где и остаются до конца его жизни.
Здоровый человек может заразиться только одним путём – в случаях раздавливания инфицированного насекомого, отчего с его кровью освободятся и спирохеты. В организм они могут проникнуть только через повреждённый кожный покров от ссадин, царапин или расчесов.
 Переносчики инфекции
Переносчики инфекции
Кроме этого, стоит выделить основные группы риска, в которые входят люди:
- проживающие в неблагоприятных санитарных условиях;
- обладающие слабой иммунной системой;
- недалеко от которых находится триггер.
Помимо этого, отмечается сезонность заболеваемости – наиболее часто болезнь диагностируется в жаркое время года, когда насекомые более активны.
Другие заболевания из группы Инфекционные и паразитарные болезни:
| Абдоминальный актиномикоз |
| Аденовирусная инфекция |
| Аденовирусный энтерит |
| Акантохейлонематоз (дипеталонематоз) |
| Актиномикоз |
| Амебиаз |
| Амебный абсцесс легкого |
| Амебный абсцесс печени |
| Анизакидоз |
| Анкилостомидоз |
| Анкилостомоз |
| Аргентинская геморрагическая лихорадка |
| Аскаридоз |
| Аспергиллез |
| Африканский трипаносомоз (сонная болезнь) |
| Бабезиоз |
| Балантидиаз |
| Бартонеллез |
| Беджель |
| Бешенство |
| Бластомикоз Гилкриста |
| Бластомикоз южно-американский |
| Болезнь (лихорадка) Росс-Ривер |
| Болезнь Брилла-Цинссера |
| Болезнь кошачьих царапин |
| Болезнь Кройцфельдта-Якоба |
| Болезнь Лайма |
| Болезнь Шагаса (американский трипаносомоз) |
| Боливианская геморрагическая лихорадка |
| Ботулизм |
| Бразильская пурпурная лихорадка |
| Бругиоз |
| Бруцеллёз |
| Брюшной тиф |
| Ветряная оспа (ветрянка) |
| Вирусные бородавки |
| Вирусный гепатит A |
| Вирусный гепатит В |
| Вирусный гепатит Е |
| Вирусный гепатит С |
| Вирусный конъюнктивит |
| Висцеральный лейшманиоз |
| Внезапная экзантема |
| Вухерериоз (слоновая болезнь) |
| Газовая гангрена |
| Геморрагическая лихорадка с почечным синдромом |
| Геморрагическая лихорадка Эбола |
| Геморрагические лихорадки |
| Гемофильная инфекция |
| Герпетическая ангина (герпетический тонзиллит) |
| Герпетическая экзема |
| Герпетический менингит |
| Герпетический фарингит |
| Гименолепидоз |
| Гирудиноз |
| Гистоплазмоз легких |
| Гнатостомоз |
| Головной педикулёз |
| Грипп |
| Дикроцелиоз |
| Дипилидиоз |
| Дифиллоботриоз |
| Дифтерия |
| Дракункулёз |
| Жёлтая лихорадка |
| Зигомикоз (фикомикоз) |
| Иерсиниоз и псевдотуберкулез |
| Изоспороз |
| Инфекционная эритема (пятая болезнь) |
| Инфекционный мононуклеоз |
| Кампилобактериоз |
| Капилляриоз кишечника |
| Капилляриоз легочный |
| Капилляриоз печеночный |
| Кишечный интеркалатный шистосомоз |
| Кишечный шистосомоз Мэнсона |
| Клонорхоз |
| Кожно-слизистый лейшманиоз (эспундия) |
| Кожный лейшманиоз |
| Кожный миаз |
| Коклюш |
| Кокцидиоидомикоз |
| Колорадская клещевая лихорадка |
| Контагиозный моллюск |
| Корь |
| Краснуха |
| Криптококкоз |
| Криптоспоридиоз |
| Крымская геморрагическая лихорадка |
| Ку-лихорадка |
| Кьясанурская лесная болезнь |
| Легионеллёз (Болезнь легионеров) |
| Лейшманиоз |
| Лепра |
| Лептоспироз |
| Листериоз |
| Лихорадка Денге |
| Лихорадка Западного Нила |
| Лихорадка Ласса |
| Лихорадка Марбург |
| Лихорадка от укуса крыс (Содоку) |
| Лихорадка Рифт-Валли |
| Лихорадка Чикунгунья |
| Лоаоз |
| Лобковый педикулез |
| Лобомикоз |
| Лямблиоз |
| Малярия |
| Мансонеллез |
| Медленные вирусные инфекции |
| Мелиоидоз |
| Менингококковая инфекция |
| Миаз |
| Мицетома |
| Москитная лихорадка (лихорадка паппатачи) |
| Мочеполовой шистосомоз |
| Натуральная оспа |
| Некатороз |
| Нокардиоз |
| Окопная лихорадка |
| Омская геморрагическая лихорадка |
| Онхоцеркоз |
| Описторхоз |
| Опоясывающий лишай (опоясывающий герпес) |
| Оппортунистические микозы |
| ОРВИ |
| Осповидный риккетсиоз |
| Острый герпетический (афтозный) стоматит |
| Острый герпетический гингивостоматит |
| Острый полиомиелит |
| Парагонимоз человека |
| Паракокцидиоидомикоз |
| Паратиф С |
| Паратифы А и В |
| Парвовирусная инфекция |
| Паротитный менингит |
| Паротитный орхит |
| Паротитный панкреатит |
| Паротитный энцефалит (энцефалит при эпидемическом паротите) |
| Пастереллез |
| Педикулёз (вшивость) |
| Педикулёз тела |
| Пенициллоз |
| Пинта |
| Пищевые токсикоинфекции |
| Пневмоцистоз (пневмоцистная пневмония) |
| Простуда |
| Пятнистая лихорадка Скалистых гор |
| Ретровирусная инфекция |
| Рожа |
| Ротавирусный энтерит |
| Сальмонеллез |
| Сап |
| Сибирская язва |
| Синдром токсического шока |
| Синдром Уотерхауза-Фридериксена |
| Скарлатина |
| Спарганоз |
| СПИД (синдром приобретённого иммунного дефицита) |
| Спириллез |
| Споротрихоз |
| Стафилококковое пищевое отравление |
| Столбняк |
| Стрептобациллез |
| Стронгилоидоз |
| Тениоз |
| Токсоплазмоз |
| Трихинеллез |
| Трихостронгилоидоз |
| Трихоцефалёз (трихуроз) |
| Тропическая легочная эозинофилия |
| Туберкулез периферических лимфатических узлов |
| Туляремия |
| Тунгиоз |
| Фасциолез |
| Фасциолопсидоз |
| Филяриатоз (филяриоз) |
| Филяриатоз лимфатический |
| Фрамбезия |
| Холера |
| Хромомикоз |
| Хронический вирусный гепатит |
| Цистицеркоз |
| Цистицеркоз глаз |
| Цистицеркоз головного мозга |
| Цитомегаловирусная инфекция |
| Цитомегаловирусная пневмония |
| Цитомегаловирусный гепатит |
| Цитомегаловирусный мононуклеоз |
| Чесотка |
| Чума |
| Шейно-лицевой актиномикоз |
| Шигеллез |
| Шистосоматидный дерматит |
| Шистосомоз (бильгарциоз) |
| Шистосомоз японский |
| Энтеробиоз |
| Энтеровирусная инфекция |
| Эпидемическая миалгия |
| Эпидемический паротит (свинка) |
| Эпидемический сыпной тиф |
| Эризипелоид |
| Эхинококкоз |
| Эхинококкоз легких |
| Эхинококкоз печени |
| Эшерихиоз |
| Язвенно-некротический стоматит Венсана |
Возбудители и переносчики
Возбудители возвратного тифа относятся к спирохетам рода Borrelia, в частности, один из наиболее распространённых возбудителей тифа эпидемического — боррелия Обермейера (Borrelia recurrentis), открытая в 1868 году Отто Обермейером.
Клещевой возвратный тиф — зоонозное трансмиссивное заболевание. Возбудителями являются многие виды боррелий: В. duttonii, В. crocidurae, В. persica, В. hispanica, В. latyschewii, В. caucasica, распространённые в определённых географических зонах. Эти боррелии сходны с возбудителем эпидемического возвратного тифа по морфологии, резистентности к действию факторов окружающей среды, биологическим свойствам.
Переносчики
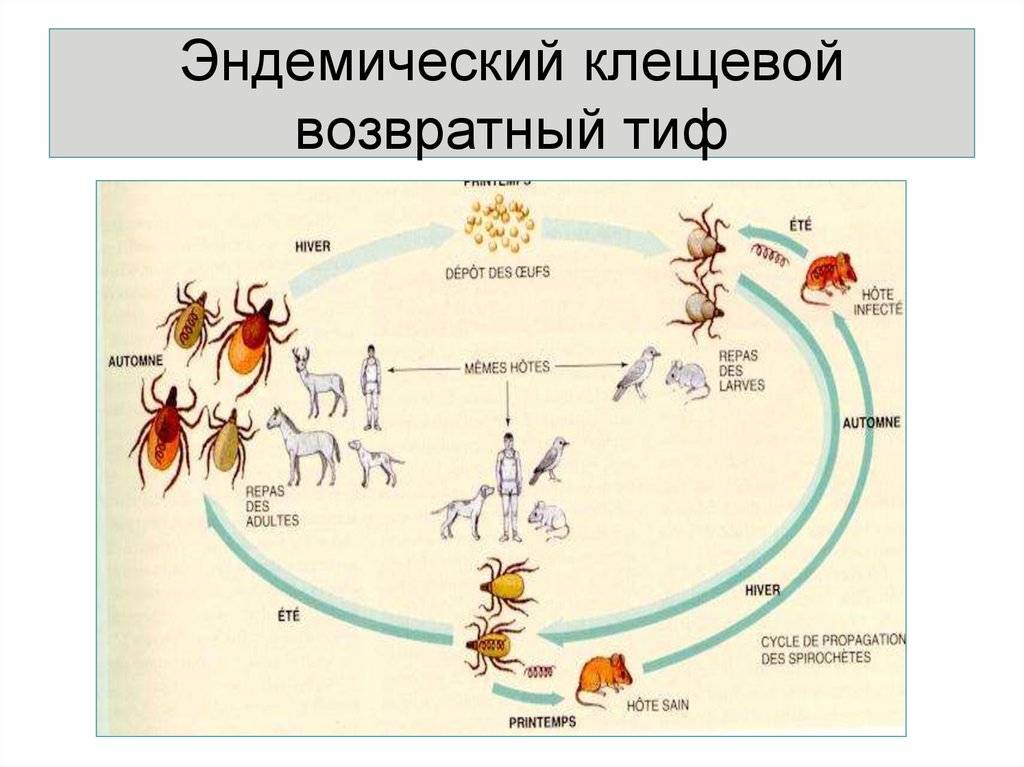
Клещевой возвратный тиф является облигатно-трансмиссивным заболеванием. Переносится клещами семейства Argasidae, такими как Ornithodoros erraticus, Ornithodoros sonrai, Ornithodoros moubata, Ornithodoros papillipes (поселковый клещ), Argas persicus (персидский клещ). Клещи являются резервуарными хозяевами спирохет. Резервуаром боррелий различных видов в природных очагах являются также разные виды грызунов. Заражённость клещей сохраняется в течение всей их жизни (около 10 лет). Имеет место и трансовариальная передача возбудителей, которые проникают в яйцевод и яйцеклетки членистоногих. В природных очагах происходит постоянная циркуляция возбудителя от грызунов к клещам и обратно. Животные и паразитирующие на них клещи обычно накапливаются в норах, пещерах, но находят для себя обитание и в различных хозяйственных строениях в населённых пунктах.
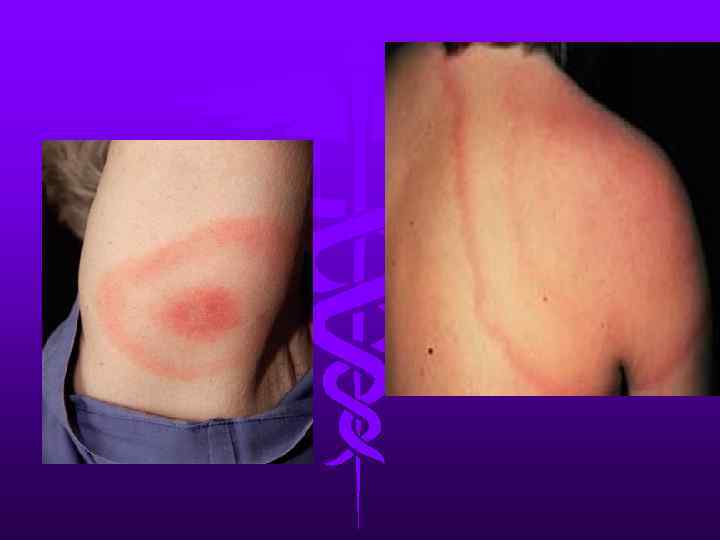
Человек заражается при укусах клеща. На месте инокуляции возбудителя образуется (первичный аффект). Патогенез и клинические проявления клещевых возвратных тифов сходны с эпидемическим. Заболевания чаще возникают в тёплое время года с активизацией жизнедеятельности клещей.
Население эндемичных по клещевому возвратному тифу районов приобретает определённую степень невосприимчивости к циркулирующим возбудителям — в сыворотке крови у них обнаруживаются антитела к боррелиям, распространённым в этом регионе. Заболевают же главным образом приезжие.
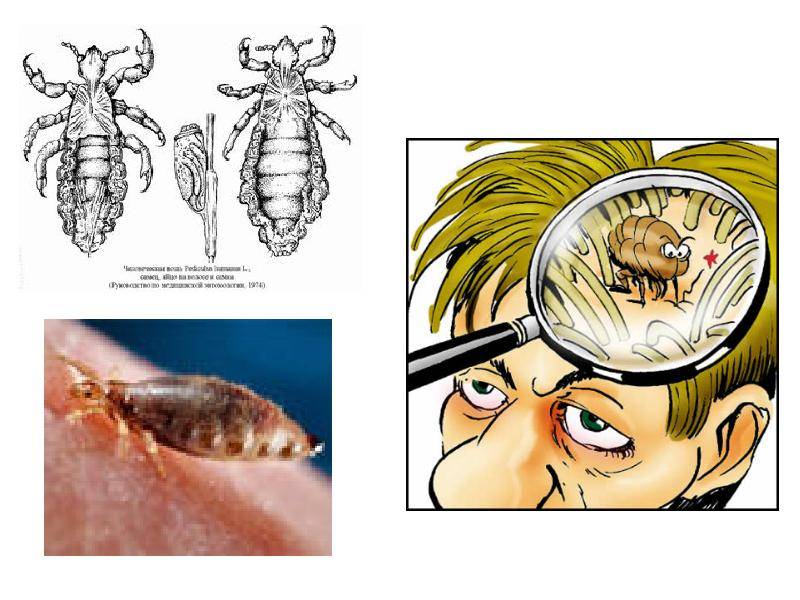
Переносчики эпидемического возвратного тифа — вши Pediculus humanus capitis (головная), P. humanus humanus (платяная). Вошь, насосавшись крови больного, становится способной заразить человека в течение всей своей жизни, так как для вшей боррелии непатогенны, а в гемолимфе насекомого микроорганизмы хорошо размножаются. Трансовариальной передачи боррелий у вшей не существует. Человек заражается, втирая содержащую боррелий гемолимфу вшей (при расчёсывании укуса, раздавливании насекомого) (контаминативное заражение). В окружающей же среде боррелии быстро погибают. При действии температуры 45—48 °C гибель наступает через 30 мин. Эпидемическим возвратным тифом болеют только люди.
Эпидемиология эпидемического сыпного тифа
Сыпной тиф — антропонозное заболевание. Источник и резервуар инфекции — человек, больной эпидемическим или рецидивирующим сыпным тифом (болезнь Брилла). Период заразности соответствует продолжительности риккетсиемии и составляет примерно 20–21 день: последние 2–3 дня инкубационного периода, весь лихорадочный период (16–17 дней) и ещё 2–8 дней после нормализации температуры.
Основной механизм заражения трансмиссивный. Переносчики риккетсий — вши, преимущественно платяные (Pediculis humanus carporis), значительно реже головные (Pediculis humanus capitis). При отсутствии педикулёза больной не опасен для окружающих.
Риккетсии проникают в пищеварительный аппарат вши при кровососании больного, размножаются в эпителиальных клетках и после их разрушения попадают в просвет кишечника и в фекалии вши. Вошь становится заразной через 5–6 дней после кровососания и сохраняет заразность до гибели от риккетсиоза (приблизительно около 2 нед). При каждом кровососании у вши происходит акт дефекации, на кожу попадают испражнения вши, содержащие огромное количество риккетсий. При укусе вошь впрыскивает в кожу ферментные вещества, вызывающие зуд.
Человек инфицируется в результате проникновения риккетсии через повреждения кожи (ссадины, расчёсы) вследствие втирания фекалий вшей и частиц кишечной трубки раздавленных заражённых паразитов.
Вши чувствительны к температурному режиму и быстро покидают тела умерших и заболевших с высокой температурой тела, переползая на здоровых людей.
В казуистических случаях возможно заражение воздушно-пылевым путём при вдыхании высохших фекалий вшей или при попадании этих фекалий на конъюнктиву глаз. Известны случаи инфицирования аэрозольным путём в результате вдыхания заражённых риккетсиями пылевых частиц при встряхивании грязного белья, а также при переливании крови, взятой у доноров в последние дни инкубационного периода.
Больной человек не выделяет риккетсии Провачека ни с одним из секретов.
После перенесённого заболевания формируется длительный иммунитет, который может быть нестерильным, в связи с чем у некоторых переболевших (до 10%) через 20–40 лет при снижении иммунитета может возникнуть повторный (рецидивный) сыпной тиф — болезнь Брилла.
Риккетсии, циркулирующие в Северной Америке (R. Canada), передаются клещами.
Некоторые эпидемиологические особенности сыпного тифа: • заболеваемость в зимне-весенний период; • отсутствие эндемичных очагов; • влияние социальных факторов: педикулёза, плохих санитарно-гигиенических условий, скученности, массовой миграции, отсутствия централизованного водоснабжения, бань, прачечных; • возникновение эпидемий во время войн и стихийных бедствий; • риск заболевания у людей без определённого места жительств, а также у работников сфер обслуживания: парикмахерских, бань, прачечных, ЛПУ, транспорта и т.д.; • более частое возникновение болезни у мужчин 15–30 лет.
Тиф сыпной и брюшной
Сыпным тифом называется болезнь с появлением сыпи, лихорадки, тифозного состояния и поражением сердечно-сосудистой и нервной систем.
Заразиться человек может только от больного человека при общении. Насосавшись крови хозяина, головные и платяные вши ищут новую жертву. Заражение происходит при расчесывании укусов и при попадании экскрементов вшей в микротравмы кожи. От укусов вшей человек заразиться не может.
Инкубационный период составляет около двух недель.
Симптомы сыпного тифа:
— боли в голове— озноб— ломота в костях и суставах— повышение температуры тела до 39 градусов
Так как болезнь имеет волнообразное течение, температура тела понижается на 4, 8 и 12 день.
Больного мучают головные боли, бессонница, возбуждение. Лицо отекает и краснеет. Зев гиперемирован, в глазах кровоизлияния, на языке серый налет.
При прослушивании сердечные тоны ослаблены, дыхание учащено, печень и селезенка увеличены.
Характерный признак тифа – сыпнотифозная экзантема, которая появляется на пятый день инфицирования. Сыпь распространяется по бокам живота и груди, по сгибам рук, видна на ступнях и ладонях. Лицо больного остается чистым. Через неделю сыпь сходит. При высыпаниях происходит интоксикация организма. Больной притихает и становится угнетенным. Возможно развитие коллапса.
Выздоровление наступает примерно через десять дней, сходит сыпь и понижается температура тела, восстанавливаются все функции организма.
Брюшным тифом называется инфекционное заболевание, которое вызывают сальмонеллы.
Возбудитель устойчив к факторам внешней среды, и может жить в почве до пяти месяцев. При повышении температуры погибает.
Заразиться можно от больного человека и бактерионосителя. Палочку брюшного тифа можно подцепить от грязных рук, сточных вод и мух. Если инфицируются пищевые продукты, то брюшной тиф распространяется вспышками.
Инкубационный период составляет в среднем две недели. Чаще болезнь начинается постепенно.
Симптомы брюшного тифа:
— слабость— головная боль— быстрая утомляемость— через несколько дней температура повышается до 40 С— происходит потеря аппетита— отмечается вздутие живота и запоры— дневная сонливость
Через неделю после начала заболевания больной покрывается сыпью (объемными красными пятнами в диаметре три миллиметра)Больные заторможены, отмечается гипотония, замедляется пульс. При прослушивании можно различить хрипы (развивается бронхит).
На сухом языке виднеется бурый налет. Слышно урчание в слепой кишке. Селезенка и печень увеличиваются в размерах.Лабораторное исследование выявляет снижение числа лейкоцитов, СОЭ=20 мм/ч.
Через месяц состояние улучшается. Температура тела приходит в норму, проходят боли в голове, у больного просыпается аппетит.
Диагностика брюшного тифа.
Главное в диагностике – это своевременно выявить основные симптомы, к которым относятся: не спадающая две недели температура, понижение двигательной активности, боли в голове, проблемы со сном, потеря аппетита, наличие сыпи, боли в области печени и селезенки.
Чтобы уточнить диагноз врач может назначить следующие обследования:
— серологическое исследование (реакция Видаля)— посев крови на бульон или среду Раппопорта— бактериологический метод
Лечение сыпного тифа.
Тетрациклины по 0,4 грамма четыре раза в сутки.Левомицетин
Эти антибиотики применяют пять дней до второго дня нормализации температуры.
Для дезинтоксикации организма больному назначают внутривенное введение пяти процентного раствора глюкозы, процедуру оксигенотерапии. Если больной возбужден, ему выписывают барбитураты и хлоралгидрат. Всем больным показан прием витаминов на фоне полноценного питния. Больному необходимо находиться в покое, соблюдать постельный режим, ежедневно менять нательное белье, дышать свежим воздухом, соблюдать правила личной гииены. Следить за полостью рта.
Лечение брюшного тифа.
Чаще всего врачи назначают прием левомицетина по 0,5 грамм четыре раза в сутки в течение десяти дней. Больному внутривенно вводят пяти процентный раствор глюкозы, раствор хлорида натрия по 1000 мг. Если болезнь носит тяжелый характер больному показан прием кортикостероидов (преднизолона по 40 мг в день). Постельный режим нужно соблюдать в течение десяти дней.